Содержание
В статье описана электросудорожная терапия (ЭСТ) и анестезия при данном виде лечения психиатрических заболеваний.
Электросудорожная терапия (ЭСТ) остается эффективным, но с исторически сложившейся плохой репутацией, методом лечения психических заболеваний (шизофрения, депрессия и т.д), количество показаний к которому растет. Несмотря на повышенный интерес со стороны исследователей, остается не вполне понятным механизм действия метода, так же как его оптимальные режимы и дозировки импульсов.
Анестезия при электросудорожной терапии
Цели анестезии — сведение к минимуму частоты осложнений, обеспечение проходимости дыхательных путей и оптимизация продолжительности судорог.
Как правило, курс терапии включает 9-12 сессий электросудорожной терапии, проводимых 2—3 раза в неделю в условиях стационара, хотя во многих медицинских центрах электросудорожную терапию часто осуществляется амбулаторно. Большинство пациентов — женщины в возрасте старше 55 лет, однако возрастает число лиц юношеского и молодого возраста, получающих электросудорожную терапию. Считается, что применение электросудорожной терапии у беременных эффективно и безопасно.
Тактика анестезии при электросудорожной терапии
А. Клиническое обследование требует тщательной оценки сопутствующих заболеваний. Поскольку большинство пациентов относятся к старшей возрастной группе, следует ожидать развития патофизиологического ответа на судороги. Выраженная брадикардия, обусловленная активацией парасимпатической системы, сменяется симпатическим всплеском, приводящим к гипертензии, тахикардии и может вызвать существенное повышение потребности миокарда в кислороде. Электросудорожная терапия вызывает дисфункцию левого желудочка и острые изменения на ЭКГ. Предварительный прием ß-блокаторов сглаживает катехоламиновый всплеск, но может снизить продолжительность судорожного эпизода.
Противопоказания к ЭСТ
Возможно единственным абсолютным противопоказанием к электросудорожной терапии является феохромоцитома.
Относительно противопоказаны для электросудорожной терапии внутричерепные аневризмы и объемные образования, внутричерепная гипертензия, но адекватная подготовка и тщательный контроль АД сводят к минимуму риск осложнений.
Б. Прием ряда препаратов связан с развитием выраженной гипертензии после электросудорожной терапии:
- Следует прекратить прием ингибиторов моноаминокидазы (ИМАО) за 2-3 недели до электросудорожной терапии, хотя описаны случаи неосложненной электросудорожной терапии на фоне непрерывного приема этих препаратов.
- Следует исключить применение наркотических анальгетиков, таких как меперидин, кокаин и опиоиды.
- Трициклические антидепрессанты обладают холинергической активностью и способствуют развитию аритмий и гипотензии.
В. Оценка состояния дыхательных путей имеет наиважнейшее значение ввиду высокого риска развития осложнений, связанных с дыхательной системой и повреждением зубов. Наиболее распространенным методом является масочный наркоз. В случае риска аспирации требуется интубация трахеи.
Имеются сообщения об успешном проведении электросудорожной терапии у беременных с применением ларингеальной маски. В одной из работ сообщается об использовании ларингеальной маски ProSeal при проведении электросудорожной терапии у женщин в послеродовом периоде.
Ввиду сильных сокращений жевательной мускулатуры при воздействии ЭСТ-стимулов обратите особое внимание на защиту зубов; применение стандартных устройств для обеспечения проходимости дыхательных путей может привести к перелому или отрыву резцов.
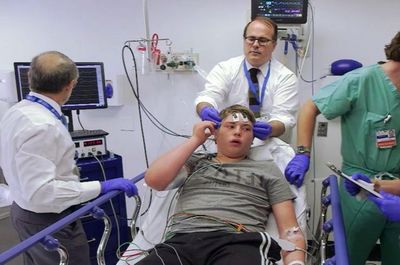
Г. Осуществляйте стандартный мониторинг, рекомендованный ASA. Большинство аппаратов для проведения электросудорожной терапии отображают на дисплее ЭЭГ с целью регистрации судорожных припадков типа «grand mal». Должен быть доступ к реанимационному оборудованию и аспиратору. Установите внутривенный катетер. Оцените необходимость включения в премедикацию антихолинергических препаратов (например, атропина или гликопирролата), и препаратов, снижающих слюноотделение. Как правило, с целью уменьшения секреции и устранения брадикардии, вызванной активацией парасимпатической нервной системы, блокады и остановки сердца применяется гликопирролат в дозе 0,5 мг/кг. При наличии ишемической болезни сердца оцените необходимость применения ß-блокаторов, как правило эсмолола, ввиду его короткой продолжительности действия. Нитроглицирин и блокаторы кальциевых каналов также снижают гипертензию. Необходимо проведение преоксигенации ввиду развития периодов апноэ на фоне судорожной активности. Также возможно удлинение продолжительности судорожных эпизодов на фоне предварительного применения метиксантинов, особенно при внутривенном введении кофеина.
Д. Для осуществления индукции возможно применение целого ряда препаратов:
- Метогекситал обеспечивает хорошую анестезию и долгое время был препаратом выбора.
- Альтернативными препаратами являются пропофол и этомидат.
- Тиопентал натрия и кетамин повышают судорожный порог, и их применения следует избегать.
Миорелаксантом выбора является сукцинилхолин, при отсутствии противопоказаний к его применению. Наложение жгутов на конечности позволяет осуществлять визуальный контроль тонико-клонической активности.
Применение опиоидов ультракороткого действия ремифентанила (1 мкг/кг внутривенно) или альфентанила (10 мкг/кг внутривенно) позволяет снизить дозу пропофола и удлиняет продолжительность судорог.
Вентиляция положительным давлением осуществляется до тех пор, пока не восстановится самостоятельное дыхание.
Оцените необходимость проведения послесудорожной анальгезии кеторолаком, обеспечения ретроградной амнезии мидазоламом, а также коррекции гипертензии и тахикардии ß-блокаторами.
Е. Наиболее распространенными побочными эффектами являются:
- спутанность сознания,
- возбуждение,
- головные боли.
Необходимо осуществлять мониторинг пациента для выявления гемодинамических расстройств и их коррекции.