Что такое феохромоцитома? Это катехоламин-секретирующая опухоль, происходящая из хромаффинных клеток надпочечников.
Термином «параганглиома» обозначают вненадпочечниковую опухоль, происходящую из клеток симпатических или парасимпатических ганглиев.
В таблице ниже представлены варианты локализации параганглиом.
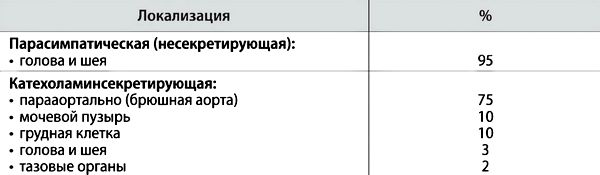
Катехоламин-секретирующие параганглиомы также обозначают как «вненадпочечниковые феохромоцитомы», они локализуются главным образом в абдоминальной и тазовой областях. Несекретирующие параганглиомы вагусного происхождения преимущественно располагаются в области головы и шеи, обычно происходят из гломусных клеток каротидного тела.
В клинической практике термин «феохромоцитома» широко используют для обозначения любой катехоламин-продуцирующей опухоли (как надпочечниковой, так и вненадпочечниковой локализации).
Правило «10%» раньше и сейчас
Ранее считалось, что среди всех феохромоцитом примерно 10% являются вненадпочечниковыми (то есть секретирующими параганглиомами); 10% имеют место у детей; 10% — двусторонней локализации; 10% — рецидивируют; 10% — злокачественные; 10% — обнаруживают случайно, 10% — являются семейными. В настоящее время полагают (для США), что около 50% феохромоцитом диагностируются случайно, а 15-25% являются семейными (генотипы VHL, RET, NF-1, SDHD, др.).
Феохромоцитома: симптомы
Распространенность феохромоцитомы в общей популяции лиц с артериальной гипертензией составляет менее 0,2%; она возрастает до 5% среди пациентов с инциденталомой надпочечника.
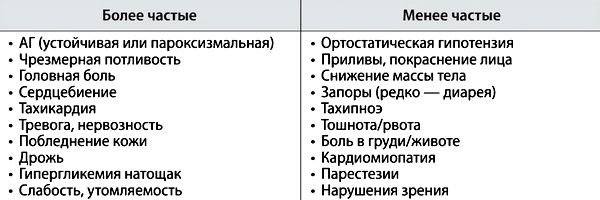
В таблицах представлены клинические проявления феохромоцитомы и дифференциальная диагностика клинических проявлений, подобных пароксизмальным состояниям при феохромоцитоме.

В клинической картине симптомов феохромоцитомы типично присутствие гиперадренергических пароксизмов. Их классические клинические проявления связывают с эпизодами резкого увеличения секреции катехоламинов, что обусловливает развитие массивной α- и β-адренергической стимуляции тканей-мишеней и развитие следующих 5 наиболее распространенных симптомов:
- пароксизмов повышения АД (гипертонический криз);
- интенсивной головной боли;
- интенсивного диффузного потоотделения;
- сердцебиения;
- побледнения лица (реже — покраснения).
Дополнительными признаками гиперадренергического состояния являются сахарный диабет и снижение массы тела. Лишь некоторые пациенты с феохромоцитомой могут быть бессимптомными. Считаем важным более подробно рассмотреть некоторые из клинических симптомов.
Гипертонический криз
У большинства больных с феохромоцитомой имеется артериальная гипертензия (пароксизмальная и/или стабильная). Феохромоцитома может протекать без артериальной гипертензией и других клинических проявлений, у таких больных она может обнаруживаться случайно (инциденталома надпочечника). Катехоламин-продуцирующие параганглиомы характеризуются наличием артериальной гипертензии; у лиц с несекретирующей параганглиомой уровни артериального давления могут быть нормальными.
Механизмы развития артериальной гипертензии
Развитие артериальной гипертензии при феохромоцитоме (как гипертонический криз, так и стабильного повышения АД) связывают с прессорными эффектами избыточных количеств секретируемых опухолью катехоламинов.
Пароксизмальные эпизоды повышения АД рассматривают как классический элемент клинической картины при феохромоцитоме, однако случаи с исключительно пароксизмальным течением артериальной гипертензии считаются редкими — у большинства больных имеется стабильная артериальная гипертензия с эпизодами гипертонического криза.
Гипертонический криз при феохромоцитоме может провоцироваться:
- механическим воздействием на опухоль — при физической нагрузке, стоянии, мочеиспускании, дефекации, наклоне вперед, клизмении, пальпации живота, сдавлении опухоли беременной маткой;
- парентеральным введением лекарственных препаратов — анестетиков или рентгенконтрастных средств;
- приемом препаратов, увеличивающих синтез катехоламинов (глюкокортикоиды в средних или высоких дозах) или повышающих их секрецию (гистамин, опиаты, никотин);
- применением психоневрологических препаратов, блокирующих обратный захват аминов (трициклических антидепрессантов, селективных ингибиторов обратного захвата норадреналина, др.);
- приемом β-адреноблокаторов (оставляющих без относительного противодействия α-адренорецепторы).
Гипертонический криз при феохромоцитоме может развиваться и без каких-либо провоцирующих факторов (иногда — вследствие спонтанного некроза опухоли). Эпизоды кризов широко варьируют по частоте (от нескольких раз в течение одного дня до 1 раза за несколько месяцев), продолжительности, степени выраженности и клиническим проявлениям. Эпизоды могут иметь картину, типичную для панических атак. Могут быть представлены ощущение сдавления или распирания в животе с распространением в область грудины или голову, тревога, тремор, потливость, сердцебиение, слабость.
Ортостатическая гипотензия
Также возможно развитие эпизодов ортостатической гипотензии, сочетающейся с тахикардией и слабостью (такие эпизоды связывают с гиповолемией, возможно обусловленной избыточным натрийурезом после гипертонического криза). Считают, что у молодых лиц с артериальной гипертензией, не получающих α-адреноблокаторов, эпизоды ортостатической гипотензии с тахикардией могут быть важным ранним проявлением феохромоцитомы.
Менее частые симптомы
Менее частые клинические симптомы феохромоцитомы могут включать:
- острый живот (вследствие спонтанного разрыва опухоли),
- гипертермию,
- энцефалопатию,
- внезапную смерть после небольшой абдоминальной травмы.
Феохромоцитома: диагностика
Подавляющее большинство больных артериальной гипертензией не нуждаются в проведении скринингового обследования для диагностики феохромоцитомы. Группы лиц, для которых такой скрининг целесообразен, перечислены в таблице ниже.

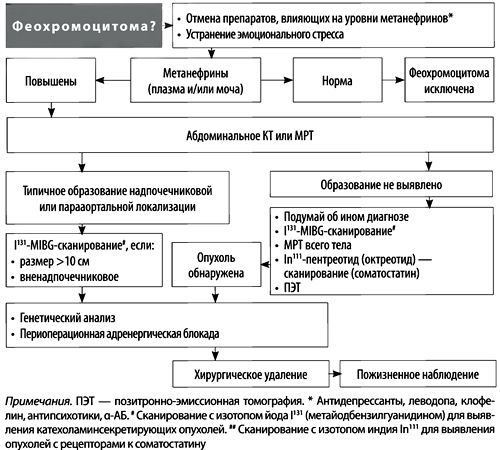
На рисунке выше представлен алгоритм диагностики у больных с подозрением на феохромоцитому. Он включает два основных этапа:
- биохимическое выявление гиперсекреции катехоламинов,
- установление локализации опухоли.
Биохимическая диагностика феохромоцитомы
Биохимическая диагностика феохромоцитомы претерпела существенные изменения за предыдущие полтора десятилетия. За это время в широкую практику было внедрено исследование метанефринов (включая метанефрин и норметанефрин, являющихся О-метилированными дериватами катехоламинов) в крови и суточной моче, что оказалось существенно более чувствительным методом, чем определение уровней катехоламинов.
Метанефрины
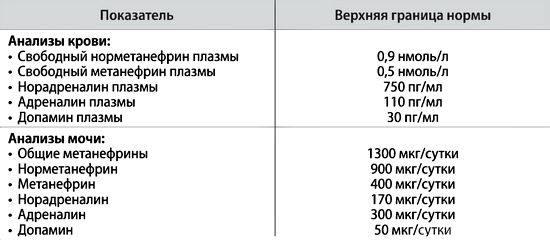
Оценка уровней метанефринов в плазме и моче (приемлемы оба варианта, из них первый удобнее для пациента, второй имеет несколько более высокую чувствительность) рассматривают сейчас как безусловный стандарт биохимической диагностики феохромоцитомы.
В отличие от катехоламинов, метанефрины не образуются в структурах симпатических нервов; в отличие от ванилилминдальной кислоты, они не продуцируются в печени; местом их образования служит только хромаффинные клетки (надпочечниковые или вненадпочечниковые — при параганглиомах). Здесь отметим, что определение уровней ванилилминдальной кислоты в диагностике феохромоцитомы совершенно вышло из употребления. В таблице выше представлены верхние границы нормы биохимических показателей, используемых сейчас для диагностики катехоламин-секретирующих опухолей.
Установление локализации феохромоцитомы
В случае, если при выполнении МРТ/КТ живота и таза опухоль не обнаруживают, в качестве следующего диагностического шага рекомендуют проведение I131-МIВС-сканирования (с метайодбензилгуанидином), принимая во внимание достаточно высокую частоту ложноположительных и ложноотрицательных результатов при его использовании (до 15-20%). Могут также использоваться и другие инструментальные методы. В части случаев при предположении о семейном характере феохромоцитомы эксперты рекомендуют проведение генетического обследования.
Феохромоцитома: лечение
Методом выбора при лечении феохромоцитомы является хирургическое удаление опухоли. В большинстве случаев феохромоцитомы являются доброкачественными образованиями и могут быть удалены радикально. В крупных центрах с большим опытом выполнения подобных вмешательств операционная летальность составляет менее 3%.
Предоперационное лечение феохромоцитомы
Для предупреждения развития гипертонического криза,связанного с феохромоцитомой, во время операции необходимо проведение эффективной предоперационной α- и β-адренергической блокады. Для предупреждения развития в послеоперационном периоде эпизодов гипотензии проводят либерализацию употребления соли. Предоперационная подготовка должна быть начата за 10 дней до вмешательства. Кратко рассмотрим основные компоненты и препараты этой подготовки, используемые в клинике Моуо.
α-адреноблокаторы для альфа-адренергической блокады
В качестве препарата выбора используют феноксибензамин (необратимый α-адреноблокатор), обеспечивающий более полное и стабильное α-адренергическое блокирование, чем более известные в широкой практике доксазозин, празозин или теразозин. Последние препараты слабее, но имеют лучший профиль переносимости, ввиду чего их советуют использовать скорее для длительного паллиативного лечения в целях блокирования чрезмерных эффектов катехоламинов при неоперабельных формах злокачественных/метастатических феохромоцитом. Начальная доза феноксибензамина составляет 10 мг 2 раза в день с последующим ее повышением на 10-20 мг каждые 2-3 дня до достижения целевого АД в положении сидя <120/80 мм рт. ст. (обычно для этого требуется суточная доза 20-100 мг препарата). Ввиду высокой частоты развития ортостатической гипотензии при таком уровне α-адреноблокирования больного нужно тщательно проинструктировать существенно увеличить употребление поваренной соли с тем, чтобы САД в положении стоя не было менее 90 мм рт. ст.
β-адреноблокаторы для бета-адренергической блокады
Бета-адренергическая блокада является необходимой (за исключением лиц, которые ее не переносят) для контроля тахиаритмий, связанных с избытком катехоламинов. Начинать применение β-адреноблокаторов следует только после 4-7 дней предварительного приема α-адреноблокаторов (когда эффективный уровень а-адреноблокирования уже будет достигнут). В случае изолированного применения β-адреноблокаторов возможно усугубление артериальной гипертензии (вследствие вазоконстрикции, медиированной а-адренорецепторами). Начинать β-адреноблокаторы рекомендуют с малой дозы и постепенно ее повышать (например, пропранолол 10 мг 4 раза в сутки с постепенным увеличением дозы в течение ближайших 3-5 дней и возможным переводом на препараты с пролонгированным действием). Рекомендуемая ЧСС в положении сидя составляет 60-70 в минуту, стоя — 70-80 в минуту.
Блокаторы кальциевых каналов
Блокаторы кальциевых каналов могут использоваться либо в качестве дополнения к α-/β-адренергической блокаде, представленной выше, либо в качестве альтернативы при непереносимости ее компонентов. Блокаторы кальциевых каналов считаются достаточно безопасными даже у лиц с нормальными уровнями АД, имеющими гипертонический криз. Наиболее часто применяемым препаратом для предупреждения гипертонического криза в периоперационном периоде среди блокаторов кальциевых каналов является никардипин, применяемый как внутрь (по 30-60 мг 2 раза в день), так и внутривенно (5-15 мг/ч).
Ингибиторы синтеза катехоламинов
Может быть использован метирозин (α-метилпаратирозин) — препарат, который ингибирует тирозиновую гидролазу, катализирующую начальный этап синтеза катехоламинов. Его применяют преимущественно в случаях, когда невозможно обеспечить эффективное α-/β-адренергическое блокирование другими методами (например, при непереносимости β-адреноблокаторов из-за бронхоспазма).
Анестезия и хирургическое вмешательство
Детальное изложение этих вопросов выходит за рамки нашего обсуждения (подробности смотрите в этой статье). Здесь отметим лишь, что:
- хирургическое вмешательство по поводу феохромоцитомы относят к высокорисковым процедурам. В случае развития гипертонического криза в периоперационном периоде для его купирования используют вводимые внутривенно:
- нитропруссид натрия,
- никардипин,
- значительно реже — фентоламин;
- некоторых препаратов при анестезии следует избегать:
- фентанил,
- кетамин,
- морфин,
- атропин;
- обычно используют лапароскопическую адреналэктомию, а при размере опухоли >8-10 см — открытую адреналэктомию;
- после вмешательства необходим очень тщательный контроль состояния больного в течение 24 часов (особенно за АД и гликемией).
Послеоперационное и длительное наблюдение
Уровни метанефринов плазмы и/или мочи рекомендуют проконтролировать через 1 и 2 недели после вмешательства. При их полной нормализации операцию считают успешной. Повышенные уровни метанефринов могут свидетельствовать о наличии резидуальной опухоли, еще одного катехоламин-продуцирующего образования (параганглиомы) или метастазов.
После успешной адреналэктомии уровни метанефринов в крови и/или моче следует контролировать ежегодно в течение всей жизни пациента (для своевременной диагностики рецидивов и возможных метастазов). При повышении значений лабораторных показателей может возникнуть необходимость в проведении МРТ или КТ.