Содержание
Оспа — это острая инфекционная болезнь, вызываемая фильтрующимся вирусом Variola (его частицы — элементарные тельца Пашена и Гварньери), передаваемая контактным и воздушным путем и характеризующаяся типичным лихорадочным течением и характерной сыпью, которая проходит через стадию папулы, везикулы и пустулы.
История

Согласно историческим данным, оспа имела место в странах Африки и Азии (Индия, Китай, Египет) за 2000 лет до нашей эры. В Европе в средние века эпидемии оспы являются обычными. В XVI пеке оспа заносится в страны Америки и в силу чрезвычайно быстрого распространения и высокой летальности служит одним из факторов вымирания туземного населения. Имеются указания, что в XVII-XVIII веках в Европе десятая часть общей смертности приходилась на оспу. Известно, что и в России уже в XV-XVI веках оспа имела широкое распространение, и наивысшей величины эпидемии оспы, достигли в XVIII веке, но и в XIX веке оспа продолжала свирепствовать во многих губерниях и вплоть до революции наблюдалось ежегодно 100000-150000 заболеваний с 40000-50000 смертей.
Задолго до открытия Дженнера (1796 год) в ряде стран (Китай, Индия и др.) в борьбе с оспой применялся метод вариоляции (инокуляция материала от оспенных больных давала стойкий иммунитет, но иногда и привитая оспа протекала тяжело). Метод вариоляции в средине XVIII века получил некоторое распространение и в странах Европы.
В 1796 году Дженнером был открыт метод активной иммунизации против оспы живым ослабленным вирусом (вакцина коровьей оспы). В 1906 году Пашеном установлен возбудитель оспы — фильтрующийся вирус (элементарные тельца Пашена).
В разработке вопросов оспы чрезвычайно много сделано учеными СССР (Гамалей, Морозов, Кадлец, Касаткевич, Шустиков, Долинов, Долгов, Зенин и другие). Так, отечественные работники первыми доказали этиологическую роль телец Пашена, разработали и ввели в практику усовершенствованные сейчас способы приготовления оспенной вакцины (сухая теплоустойчивая вакцина, методы борьбы с загрязнением вакцины), ими проведен был комплекс плановых работ в области иммунологии, эпидемиологии и санитарной статистики. В результате этих научных изысканий и их использования органами здравоохранения оспа в СССР, в противоположность целому ряду стран Европы и Америки, полностью ликвидирована.
Возбудитель оспы
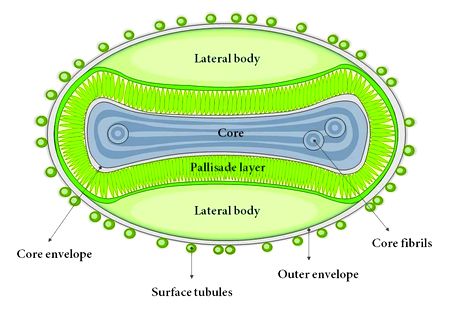
Возбудитель оспы принадлежит к фильтрующимся вирусам:
- Домен — Virus,
- Семейство — Poxviridae,
- Подсемейство — Chordopoxvirinae,
- Род — Orthopoxvirus,
- Вид — Variola virus.
Выделяют два вида возбудителя оспы:
- натуральная оспа — Variola major (смертность до 90%),
- аластрим — Variola minor (смертность 1-3%).
Variola major — натуральная оспа
Специфическими проявлениями натуральной оспы являются тельца Пашена и Гварньери.
Тельца Пашена
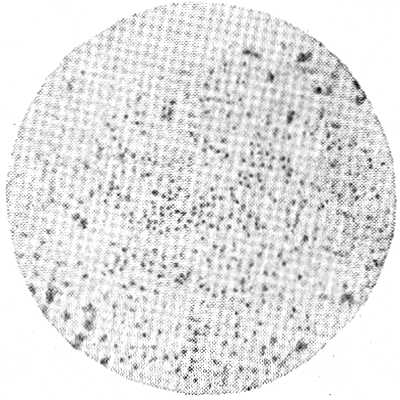
Элементарные тельца Пашена представляют собой чрезвычайно мелкие округлые коккоподобные образования в форме гимнастической гири. Тельца эти неподвижны, в темном поле слабо светятся, в висячей капле выглядят в виде округлых матовых, слабо преломляющих свет телец. Элементарные тельца Пашена находятся в вариолезных и вакцинальных оспинах и в зараженной вакциной роговице кроликов, телят и других животных, причем в содержимом вариолезных оспин они встречаются в огромных количествах (микроскопически может получиться картина чистой культуры).
Тельца Гварньери
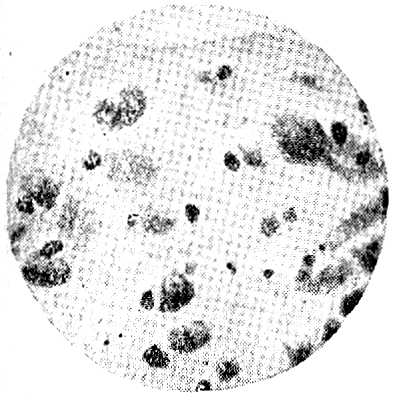
Помимо телец Пашена, специфическим для оспы образованием являются тельца Гварньери. Эти тельца лучше всего обнаруживаются на срезах из скарифицированной роговицы, зараженной ядом вакцины или оспы. Тельца Гварньери представляют собой включения в протоплазме эпителиальных клеток в форме круга, овала, серпа, веретена и т. п. Величина включений варьирует от нескольких десятых микрона до размеров клеточного ядра, причем вокруг них могут находиться мелкие темные окрашенные включения в форме зерен, палочек, запятых. Тельца Гварньери строго специфичны и патогномоничны для оспы и, по мнению большинства авторов, представляют собой колонию вируса оспы, окутанную продуктами реакции клетки на внедрение паразита.
Кроме человека, восприимчивыми к оспе и вакцинам являются многие животные (коровы, лошади, ослы, кролики и др.), причем наблюдается в широких размерах мутация вируса оспы (переход ее в вакцину). В естественных условиях первоисточником оспенной инфекции людей является только больной человек.
Variola minor — аластрим
В ряде стран описаны болезни, клинически сходные с легкими формами оспы (санага, самоа и др.). Полагают, что все эти формы тождественны с аластримом, — болезнью, довольно распространенной в настоящее время в разных странах, включая и страны Европы и Америки. Аластрим представляется чрезвычайно легкой болезнью (с инкубацией в 2-3 недели), схожей с легкой формой оспы, протекающей без нагноительной лихорадки и заканчивающейся обычно выздоровлением (летальность меньше 0,5%). В противоположность оспе, при аластриме имеет место поражение не мальпигиева слоя, а только рогового. В патологических образованиях обнаружены элементарные тельца, схожие с оспенными, и при обеих формах получаются также сходные серологические и аллергические реакции. Вакцина является эффективным профилактическим средством против аластрима. Международная санитарная конвенция 1926 года, оставив открытым окончательный вопрос о тождестве оспы и аластрима, обобщила их общим родовым названием variola, присвоив натуральной оспе наименование variola major, a variola minor — аластрим.
Эпидемиология

В настоящее время эпидемии оспы стали достоянием истории. Но до 1980 года, когда официально об искоренении оспы было объявлено на Ассамблее ВОЗ, говорить о том, что оспа выродилась и не представляет уже опасности, было нельзя. Вспышка оспы в Европе после первой мировой войны с несомненностью указывала на наличие такой опасности. Введение оспопрививания, особенно введение обязательных прививок, отчетливо выявило всю благодетельность этого мероприятия.
В СССР, с введением обязательного оспопрививания в 1919 году, положение, по сравнению с дореволюционным временем, резко изменилось: при широко поставленной противооспенной работе в СССР заболеваемость с 1936 года не встречалась. И, наоборот, в странах, где не имелось такой четкости и, в частности, где отсутствовали в безоговорочной форме обязательная вакцинация и ревакцинация, наблюдались заболевания оспой, притом в отдельные периоды в относительно значительных количествах.
Так, среднее количество ежегодных заболеваний в США с 1940 по 1944 годы равнялось 1270. На чрезвычайно высоком уровне стояла заболеваемость оспой в Индии: в 1944 году — 257 980, за 7 месяцев 1945 года — 217 935. В Турции в 1944 году зарегистрировано 6083 случая оспы. С 1944 по 1945 годы довольно большая заболеваемость оспой имелась в Италии и Греции.
Пути передачи оспы
Главным источником вируса является больной оспой. Заразность проявляется уже в конце инкубационного периода и затягивается на период реконвалесценции. Оспа заразна во все периоды своего течения, начиная с продромального периода и до отпадения всех корок. Вирус оспы преимущественно передается непосредственно от больного к здоровому путем контакта и путем воздушно-капельной передачи. Гнойные корочки, содержимое пустул и все предметы, бывшие в соприкосновении с больным оспой, могут также служить источником заразы. Известны случаи передачи вируса через предметы. Источником заболевания могут служить и трупы умерших. Описаны случаи заражения оспой среди служителей моргов и похоронных бюро. Оспенная инфекция может переноситься и с током воздуха на расстояния. Блохи, клопы, мухи тоже могут на лапках и хоботках переносить заболевание.
Все отмеченные пути передачи оспы могут иметь место, но наиболее обычным и имеющим ведущее эпидемиологическое значение является воздушный способ (со включением и воздушно-пылевого).
Предрасположены к заражению почти все без исключения люди, независимо от возраста и пола. Беременность и послеродовой период считаются моментами, особенно предрасполагающими к заболеванию. После перенесения оспы, как правило, остается иммунитет. Повторные заболевания наблюдаются редко, и притом в абортивной форме.
Время года, климат, почва не оказывают особенного влияния на развитие оспенных эпидемий. Большое скопление жителей в городах и населенных центрах благоприятствует развитию эпидемии.
Смертность от оспы
Смертность от оспы неодинакова и разнится с сильной степени к связи с тяжестью эпидемии и прививочным состоянием больных. При заболевании оспой вакцинированных и ревакцинированных отмечается обычно относительно невысокая смертность — около 5%, при очень высокой смертности у невакцинированных — 25-30%. Особенно высокую смертность при оспе дают невакцинированные дети грудного возраста.
Смертность при разных видах оспы
Вид оспы, как и отмечалось, имеет большое значение для прогноза. Так, например:
- при сливной форме оспы смертность достигает 40-50%,
- при variola liacmorrhagica — 75% и больше,
- при purpura variolosa — 100%.
Патологоанатомические изменения
Изменения кожи
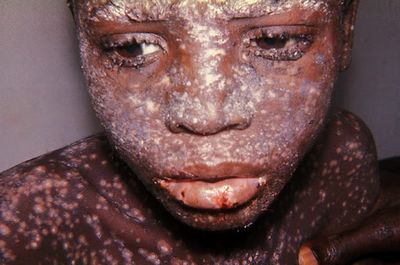
На коже трупов, скончавшихся от оспы, имеется сыпь в различной степени созревания. Макроскопически в начальном периоде при папулезном характере сыпи обнаруживаются воспалительные явления в сосочковом и подсосочковом слоях кожи и набухание эпидермиса, а затем при развитии макроскопически видимого пузырька отмечается пропотевание серозного экссудата в толщу эпителия, образование в эпидермисе щелей; вследствие значительной воспалительной экссудации в них часть перегородок между ними прорывается (ячеистое строение развившихся оспин). На крае омертвевшего оспенного очага происходит сильное разращение эпителиальных клеток, окружающих центральный некротический очаг в форме валика и ведущих к образованию центрального вдавления (оспенный пупок). В дальнейшем происходит нагноение и разрушение пораженного участка кожи и затем постепенное заживление с образованием рубца вследствие соединительнотканного разращения разрушенного кориума или без образования рубца в форме временной пигментации (при нагноении только эпидермиса).
Изменения слизистых оболочек
Высыпания наблюдаются и на слизистых оболочках рта, полости глотки, пищевода, влагалища, толстой кишки. При высыпании на слизистых, вследствие отсутствия плотного пласта эпителия, содержимое пузырьков быстро прорывается на поверхность с образованием язв. Образование обширных язв и некрозов может быть обусловлено присоединением добавочной сторонней инфекции.
Изменения в паренхиматозных органах
Селезенка представляется значительно увеличенной за счет полнокровия и гиперплазии клеток пульпы. Со стороны паренхиматозных органов (сердце, печень, почки) отмечаются дегенеративные явления. Поражение яичек носит картину острого некротического орхита с временным отеком стромы и распадом эпителия канальцев. В костном мозге, преимущественно в эпифизах, обнаруживаются участки серозно-фибринозного пропитывания с некротизацией форменных элементов.
Изменения при геморрагической форме
При геморрагических формах оспы кровоизлияния наблюдаются в местах специфических оспенных изменений, а также в различных частях организма (в серозных полостях, почечных лоханках, мочевом пузыре, матке, яичниках, средостении, мышцах и др.).
Симптомы
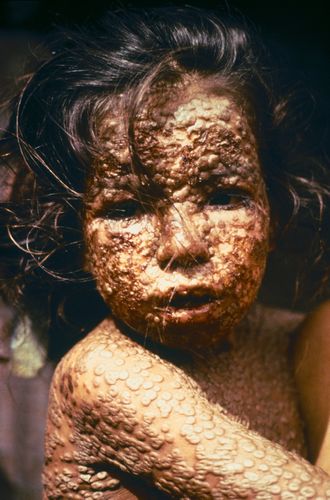
Инкубационный период
Сроки инкубации оспы исчисляются в 10-14 дней. В течение этого времени заболевание ничем себя не проявляет, иногда отмечаются головная боль, боль в крестце и кишечные проявления в виде поносов.
Продромальный период
Болезнь начинается внезапно потрясающим ознобом, учащением пульса (тахикардия), одышкой, головной болью и болью в пояснице, рвотой, иногда судорогами. Температура поднимается до 39,5-40°. Селезенка увеличивается. Дня через два (реже уже на 1-й день) появляется продромальная петехиальная сыпь на туловище с характерным расположением на нижней половине живота и на внутренней поверхности бедер (бедренный треугольник Симона), а также в подмышечных областях. Эта форма продромальной сыпи в тяжелых случаях встречается чаще. Кроме петехиальной сыпи, тоже на 2-й день заболевания оспой встречаются эритематозная скарлатиноподобная и розеолезная кореподобная продромальные сыпи. Держатся эти сыпи недолго (от 12 до 36 часов) и исчезают бесследно. Смерть при явлениях слабости сердца может наступить уже в продромальном периоде.
Период сыпи
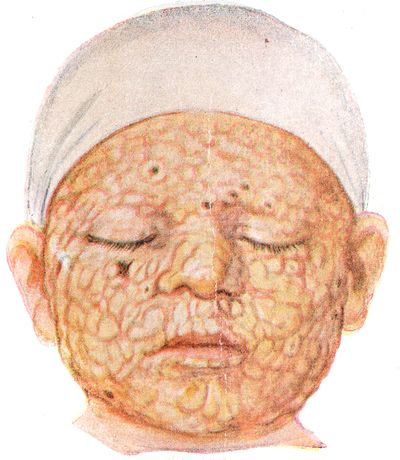
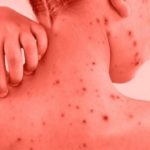
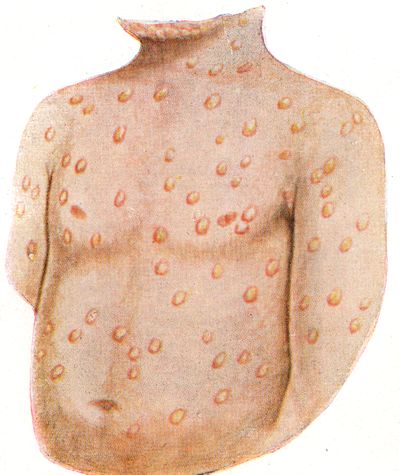
Обычно к концу 3-х суток температура падает даже до нормальных цифр, и на слизистых оболочках зева и носа начинает высыпать энантема. Почти одновременно на коже лба, носа, верхней губы появляется сыпь в виде бледно-розовых папул. В последующие часы папулы распространяются на туловище и на конечностях (живот остается почти свободным от сыпи), причем форма и вид их постепенно претерпевают изменения. Они увеличиваются в размере, краснеют, превращаются в узелки с острой верхушкой, затем в пузырьки (vesicula) перламутрового цвета, окруженные узким венчиком красноты, с прозрачным содержимым и, наконец, в пустулу величиной с горошину с пупкообразным вдавлением в центре. На слизистой оболочке некоторые пузырьки теряют эпителий и превращаются в эрозии, отличающиеся болезненностью. На ладонях и подошвах ввиду толщины эпидермального слоя до образования пустул не доходит, и образуются лишь зудящие папулы. Кожа в окружности пустул отекает. Субъективно ощущается зуд, жжение и болезненность на местах воспалительного отека. В дальнейшем содержимое пустул становится мутным, они лопаются, выступающий из них секрет подсыхает и превращается в желтоватую корочку. Подсохшие корочки постепенно из желтых превращаются в коричневые и мало-помалу отторгаются, оставляя звездчатые белые прочные рубцы.
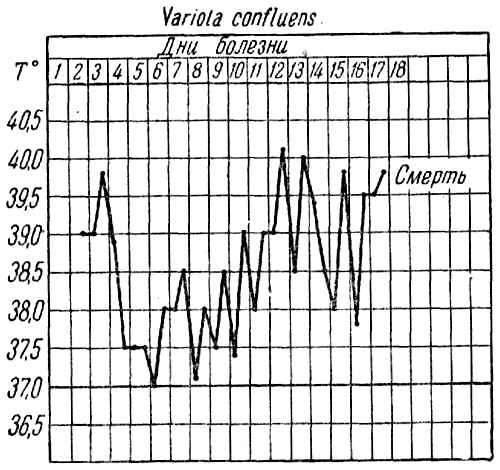
Температура, упавшая к началу высыпания до 38° и ниже, при начале нагноения опять поднимается с последующим постепенным повышением и с небольшими утренними ремиссиями. В дальнейшем температура также постепенно понижается до момента выздоровления. Общее состояние во время нагноения значительно ухудшается.
В этом периоде чаще всего наступает смертельный исход (сепсис, пневмония и пр.).
Сколько длится оспа
Продолжительность болезни в среднем равна 4-6 неделям:
- нагноительный период начинается с 7-8-го дня,
- подсыхание пустул — с 11-12-го дня.
Осложнения
Кожа
Осложнения со стороны кожи:
- абсцессы,
- флегмоны,
- рожа,
- пролежни,
- гангрена с последующей общей гнойной инфекцией.
Дыхательная система
Со стороны дыхательных путей отмечаются:
- некротические перихондриты, иногда приводящие к стенозу гортани,
- острый отек глотки,
- воспаление легких (бронхопневмонии),
- гнойные плевриты,
- абсцессы легкого.
Сердце и сосуды
Со стороны сердца и сосудов наблюдаются:
- эндокардиты,
- перикардиты,
- миокардиты,
- тромбофлебиты.
Почки
Осложнения со стороны почек:
- альбуминурия,
- нефриты.
Органы слуха
Осложнения со стороны органа слуха — гнойные отиты.
Глаза
Со стороны глаз осложнения выражаются в форме:
- блефаритов,
- язвенных кератитов с иритами и панофтальмитов, влекущих за собой слепоту.
Нервная система
Со стороны нервной системы, хотя и не часто, наблюдаются энцефалит и миелит, приводящие к параличам.
Виды оспы
В зависимости от силы инфекции, с одной стороны, и сопротивляемости организма, состояния его иммунитета, с другой, картина болезни при оспе может резко отличаться. Так, наряду с тяжелыми, «молниеносными» видами оспы, наблюдаются и абортивные, при которых почти отсутствуют болезненные симптомы и высокая лихорадка, и болезнь ограничивается появлением нескольких оспенных элементов.
Эти виды особенно важны в эпидемиологическом отношении, так как могут оставаться нераспознанными.
Тяжелые виды оспы
К наиболее злокачественным видам оспы относятся:
- сливная оспа (variola confluens),
- пустулезно-геморрагическая оспа («черная оспа» — variola haemorrliagica pustulosa),
- оспенная пурпура (purpura variolosa).
Сливная оспа
При сливном виде оспы сыпь появляется в таком изобилии, что отдельные пустулы к моменту нагноения во многих местах сливаются, образуя сплошные пузыри величиной с ладонь и больше. Эти формы протекают бурно, с очень высокой температурой и явлениями общей интоксикации, дают много самых различных осложнений. Смертность от оспы очень велика из-за сердечной недостаточности, так и от общей гнойной инфекции.
Пустулезно-геморрагическая оспа
Еще более бурно и тяжело протекает почти всегда смертельная пустулезно-геморрагическая оспа («черная оспа»). При этом виде в периоде нагноения наблюдаются обширные кровоизлияния в кожу, а также и в самые пустулы. Выздоровление при «черной оспе» может наблюдаться лишь в очень редких случаях.
Оспенная пурпура
При оспенной пурпуре кровоизлияния отмечаются уже в период предвестников, смертельный исход наступает на 3-4-й день, причем процесс может и не доходить до образования пустул.
Легкие виды оспы
Легкие формы наблюдаются главным образом у вакцинированных. Невосприимчивость к оспенному вирусу, хотя и пониженная, у таких лиц все же имеется, и это обстоятельство определенным образом отражается на течении болезни, придавая ему благоприятный или даже абортивный характер.
Вариолоид
Характерной формой легко протекающей оспы является вариолоид. Сроки инкубационного периода при вариолоиде те же, что и при оспе. Продромальный период не отличается особенно от такового при оспе; различие начинается со времени высыпания. Сыпь при вариолоиде носит атипичный характер как по своему виду, так и по количеству элементов и по их локализации. Папулы появляются сначала на туловище, потом на лице в незначительном количестве. Папулы быстро превращаются в пузырьки, которые затем и подсыхают. Воспалительного отека кожи не наблюдается. Температура не дает значительных повышений. До настоящего нагноения дело обычно не доходит, корочки отпадают быстро, не оставляя рубцов. Благодаря быстроте перехода узелка в пузырек, иногда можно одновременно наблюдать наличие и узелка и пузырька у одного и того же больного. У пожилых людей наблюдается иногда форма «петехиального» вариолоида, причем наличие кровоизлияний здесь не меняет благоприятного течения болезни.
Оспа без сыпи (variola sine exanthemate)
Начальная стадия при этом виде может иметь все существенные признаки оспы вплоть до продромальной сыпи, но оспенной сыпи при ней не бывает. Ввиду трудности постановки диагноза эта форма имеет большое значение в эпидемиологическом отношении.
Оспа без лихорадки (variola afebrilis)
То же можно сказать и о второй абортивной форме, протекающей без повышения температуры и нарушения общего состояния, но с появлением на теле немногочисленных оспенных узелков или пузырьков.
Диагностика

Характерное начало, течение с характерной температурной кривой и сама сыпь позволяют распознавать оспу. По отношению абортивных и стертых форм этого сказать нельзя.
Методы диагностики оспы
На помощь в сомнительных случаях приходят:
- реакция Пауля,
- проба по Герцбергеру,
- проба Пауля и Гинса,
- способ Пашена.
Реакция Пауля
Реакция Пауля состоит в том, что вытягивают иглой со шприцем содержимое пузырька, помещают на предметное стекло, дают высохнуть (не проводя через пламя), растирают и разводят физиологическим раствором. Полученную взвесь впрыскивают в роговицу кролика. Через 48 часов кролика убивают, глаз энуклеируют и помещают в сулемовый спирт или раствор Ценкера. Через несколько минут уже простым глазом (лучше в лупу) на роговице можно видеть белые точечки и узелки — оспенные элементы, подлинность которых подтверждается наличием в них телец Гварньери.
Проба по Герцбергеру
По Герцбергеру, глаз не энуклеируют, а через 2 дня после втирания содержимого впускают в конъюнктиву кролика 2 капли 1% флюоресцина и через 20 секунд споласкивают водой. Появление зеленых точек на месте втертого материала говорит за его оспенную природу.
Проба Пауля и Гинса
Биологическая проба Пауля и Гинса заключается в том, что сенсибилизированной вакциной морской свинке вводят внутрикожно содержимое пустулы, разведенное физиологическим раствором во много раз. В случае оспы получается аллергическая реакция ясно выраженный узелок. Проба Пауля и Гинса специфическая и очень чувствительная, но возможность ее применения резко ограничивается необходимостью иметь заранее сенсибилизированное животное или специально подготовлять его для постановки пробы.
Способ Пашена
Для исследования на тельца Пашена производится окраска материала, взятого из пустул, по способу Морозова (серебрением). Для этого высушенный на воздухе мазок на предметном стекле опускают на 3-5 минут в вертикальном положении в дистиллированную воду, после обсушивания подвергают его действию раствора Руге (1 мл уксусной кислоты, 2 мл формалина и 100 мл дистиллированной воды) в течение 1 минуты и затем при подогревании до появления паров обрабатывают протравливающим раствором (5 г танина и 100 мл 1 % карболового раствора). После тщательного промывания в течение 1-2 минут препарат подвергают действию аммиачного раствора серебра, приготовляемого ex tempore следующим образом: в пробирку с 20 мл дистиллированной воды вносят 1 каплю 25% аммиака, а затем каплями 10% раствор AgNO3 до образования легкой не исчезающей мути. При рассмотрении препарата под микроскопом тельца Пашена угольно-черного или смолисто-черного цвета, фон светло-коричневый.
Дифференциальная диагностика
Оспу необходимо дифференцировать с:
- ветряной оспой (различием служит морфология самих пузырьков и анамнестические данные),
- пустулезным сифилисом,
- туберкулидами (анамнез и течение),
- импетиго (impetigo),
- экссудативная эритема (erythema exsudativum multiforme),
- скрофулёз (strophulus),
- акне (acne vulgaris),
- пустулезной сыпью при септических заболеваниях,
- пустулезной формой чесотки,
- пузырьковой формой рожи.
В продромальном периоде оспа может быть спутана со многими острыми инфекционными заболеваниями, начинающимися остро, с резкого повышения температуры, тяжелых общих явлений и синдромами недостаточности нервной и сердечно-сосудистой систем. К числу этих форм относятся:
- цереброспинальный менингит,
- гнойный менингит,
- скарлатина (продромальная скарлатиноподобная сыпь при оспе),
- крупозная пневмония,
- острый гастрит,
- сыпной и возвратный тиф,
- корь (кореподобная продромальная сыпь при оспе и начальная папулезная оспенная сыпь на лице).
Лечение
Профилактика
При обнаружении больного оспой он немедленно должен быть изолирован. О случае заболевания экстренно сообщается в вышестоящие органы здравоохранения, до министра здравоохранения включительно. Изоляция больного продолжается до полного отпадения корок, но не меньше 40 дней со дня заболевания. Лица, бывшие в общении с больным оспой, немедленно подвергаются вакцинации, включая и новорожденных с двухнедельного возраста. Наблюдение за контактировавшими с больным продолжается в течение 14 дней с момента изоляции зараженного и проведения заключительной дезинфекции. Заключительная дезинфекция после изоляции больного производится в помещении, в котором находился больной до госпитализации, и в помещениях, которые зараженный посещал в последние 2 дня до заболевания и с момента заболевания.