Пневмоторакс — это воздух в плевральной полости, что обычно является результатом повреждения висцеральной плевры или средостения.
Пневмоторакс в отделении интенсивной терапии (ОРИТ) обычно наблюдается из-за ятрогенных причин, таких как катетеризация магистральных сосудов или баротравма у пациентов с механической вентиляцией. Напряженный пневмоторакс в отделениях анестезиологии и реанимации наблюдается у 4-15% пациентов с механической вентиляцией. Кроме того, у пациентов с хроническими заболеваниями легких, перенесших кардиоторакальные хирургические вмешательства или травмы, повышен риск пневмоторакса.
Простой пневмоторакс может быстро прогрессировать до фатального напряженного пневмоторакса с последствиями в виде гипоксии и/или гипотонии с кардиогенным шоком. Поэтому крайне важно, чтобы медицинские работники были способны быстро диагностировать и лечить пневмоторакс.
Патофизиология
Прогрессирование от простого пневмоторакса до напряженного зависит от длительности выхода газа в закрытое плевральное пространство, что приводит к увеличению трансплеврального давления, коллапсу легких, ателектазу и гипоксемии. Когда напряженный пневмоторакс становится более выраженным, венозный возврат ограничивается, что приводит к снижению сердечного выброса и шоку.
Патофизиология напряженного пневмоторакса изучалась в исследованиях на животных. Предполагаемые механизмы, способствующие напряжению физиологических механизмов, включают гипоксию из-за шунтирования крови через ателектазированное легкое, гиповентиляцию из-за повышенного трансплеврального давления, вызывающего уменьшение экскурсии диафрагмы, и снижение преднагрузки из-за увеличения внутригрудного давления. Традиционное понимание механизма механической обструкции полой вены, вероятно, играет незначительную роль. Основные клинические данные могут разниться в зависимости от того, находится ли пациент на спонтанном дыхании или со вспомогательной вентиляцией под положительным давлением. Гипоксия обычно является основным симптомом у пациентов при спонтанном дыхании. Однако у пациентов с поврежденным респираторным драйвом (что необходимо для снижения внутригрудного давления и увеличения венозного возврата) или гиповолемией возможно снижение сердечного выброса.
Пациенты с механической вентиляцией несут в себе наибольший риск гемодинамической нестабильности. Темп нарастания объема воздуха в плевральной полости зависит от объема и/или давления, а также тяжести травмы. С ростом объема газа, поступающего в плевральное пространство, достигается критическая точка, приводящая к уменьшению венозного возврата и, в конечном счете, к выравниванию давления в камерах сердца, что приводит к снижению сердечного выброса, а в финале — к остановке сердца.
Виды пневмоторакса
- спонтанный;
- неспонтанный.
Спонтанный пневмоторакс
Спонтанный пневмоторакс считается:
- «первичным», когда нет очевидных основных заболеваний легких,
- «вторичным», когда есть основное заболевание легких, такое как эмфизема или кистозное заболевание легких.
Первичный спонтанный пневмоторакс
Первичный спонтанный пневмоторакс обычно возникает у высоких худых мужчин с «эктоморфным» габитусом тела, и считается, что это происходит из-за увеличения плевральной пористости или разрыва ранее невидимых субплевральных пузырьков.
Вторичный спонтанный пневмоторакс
Поскольку у пациентов со вторичным спонтанным пневмотораксом имеется основное заболевание легких с меньшими сердечно-легочными резервами, то пневмоторакс типично развивается более остро, чем у лиц с первичным спонтанным пневмотораксом, что требует более срочного дренирования. Также лицам с вторичным пневмотораксом рекомендуется госпитализация.
Неспонтанный пневмоторакс (травматический, ятрогенный)
Неспонтанный пневмоторакс возникает либо вследствие проникающей, либо тупой травмы, а также может быть обусловлен ятрогенным повреждением стенки грудной клетки или висцеральной плевры. Травматический пневмоторакс является второй из наиболее распространенных клинических находок после повреждений грудной клетки, сопровождающихся переломами ребер. Ятрогенный пневмоторакс чаще всего возникает после центрального венозного доступа, торакоцентеза, трансбронхиальной биопсии легкого и вентиляции с положительным давлением.
Диагностика
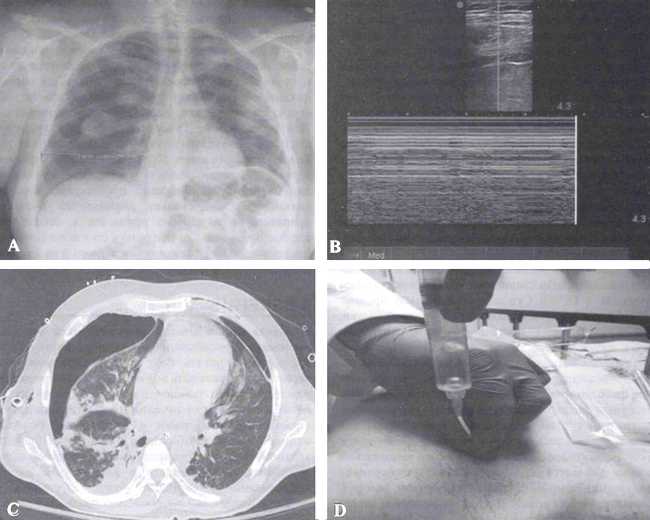
А — рентгенограмма грудной клетки; В — М-режим УЗИ; С — КТ; D — аспирация через иглу.
Для диагностики пневмоторакса у пациентов в критическом состоянии иногда достаточно информации из истории болезни и физикального осмотра. Отмечается острое начало одышки, боль в груди, тахикардия, гипотония, уменьшение дыхательных шумов, парадоксальный пульс или контралатеральное смещение трахеи. Хотя клинические признаки и могут указывать на наличие пневмоторакса, следует отметить, что многие из этих находок неспецифичны и не являются надежным показателем масштаба пневмоторакса, особенно в случае спонтанного вторичного пневмоторакса, когда могут наблюдаться тяжелые симптомы одышки, не соответствующие размеру пневмоторакса, а скрытая эмфизема также способна вызывать ослабление дыхания. Острые изменения параметров вентиляции, такие как уменьшение дыхательного объема или повышение давления в дыхательных путях, вызванные снижением комплаенса дыхательной системы, могут быть связаны с пневмотораксом, но также могут быть обнаружены при других болезненных состояниях и, следовательно, потенциально могут быть неправильно истолкованы в различных клинических ситуациях. Как следствие, рентгенологическое исследование остается золотым стандартом диагностики пневмоторакса.
Несмотря на то, что рентгенографическое обследование является оптимальным выбором для диагностики пневмоторакса, оборудование не всегда может быть доступным, тогда как нестабильным пациентам терапевтическое лечение (то есть декомпрессия с помощью иглы или дренирование) может потребоваться по клиническим признакам до рентгенографического подтверждения.
Рентгенография
Привычные рентгенограммы грудной клетки для диагностики пневмоторакса традиционно были первым диагностическим тестом. При выполнении большинства этих рентгенограмм пациент находится в положении лежа на спине или полусидя, но не в вертикальном положении. Однако следует проявлять осторожность при интерпретации рентгенограмм, выполненных в положении лежа, из-за самой краевой части грудной клетки — реберно-диафрагмального угла (где будет собираться воздух), что известно как признак «глубокой борозды». За пневмоторакс может быть принята кожаная складка на рентгенограмме грудной клетки, имитируя острый край легкого, но, по сути, она представляет собой нормальный результат. Складки кожи могут наблюдаться у пожилых пациентов или у пациентов с ожирением; складки можно подтвердить повторной рентгенограммой в другом положении. Поскольку рентгенография грудной клетки имеет определенные ограничения, важно помнить о лечении пациента, а не результатах рентгенограммы. В клинической ситуации, связанной с напряженным пневмотораксом, правильным для клиницистов будет решение о немедленной плевральной декомпрессии — дренировании, чтобы избежать дальнейшей клинической декомпенсации. Если есть сомнения в отношении результатов рентгенографии грудной клетки и пациент стабилен, рекомендуется обращаться к специалисту-рентгенологу и/или к дальнейшей визуализации с помощью ультразвукового исследования, а также компьютерной томографии (КТ) грудной клетки.
Компьютерная томография (КТ)
Компьютерная томография (КТ) является золотым стандартом для подтверждения диагноза и размеров пневмоторакса. КТ также позволяет оценить паренхиму легкого и плевральную патологию, а также может помочь дифференцировать буллезные заболевания от пневмоторакса, что потенциально позволяет избежать неправильного дренирования и создания паренхиматозно-плеврального свища. С широким внедрением КТ-диагностики стал чаще появляться диагноз скрытого пневмоторакса. Скрытый пневмоторакс определяется как пневмоторакс, обнаруженный с помощью КТ, который не был клинически заподозрен или не был диагностирован с помощью стандартной рентгенографии грудной клетки. С увеличением доступности компьютерных томографов этот диагноз становится более частым. Общая заболеваемость пациентов с травматическим скрытым пневмотораксом колеблется от 2 до 15% и может достигать 64% у пациентов с политравмой. Существует противоречие в том, как лечить пациентов с подобным видом пневмоторакса при механической вентиляции из-за потенциальной эскалации его до варианта напряженного пневмоторакса.
Многоцентровое рандомизированное исследование пациентов с травмами при механической вентиляции не выявило различий в респираторном дистресс-синдроме при простом динамическом наблюдении и профилактическим дренированием грудной клетки (относительный риск: 0,71, доверительный интервал 95%: 0,40-1,27). В конечном счете, 31% наблюдаемых пациентов в последующем был установлен дренаж, при этом не наблюдалось осложнений в виде визуального ухудшения пневмоторакса или утяжеления состояния. Это единственное исследование дает основание для наблюдения травматических скрытых пневмотораксов у пациентов с механической вентиляцией. Однако необходимы дальнейшие исследования, чтобы направлять лечение у различных пациентов и в различных ситуациях.
По-прежнему сохраняется необходимость коллегиального принятия решения по поводу клинических ситуаций, если необходимо решать вопрос о постановке дренажа. Согласие консилиума предполагает, что должна проводиться клиническая оценка для определения необходимости в дренировании.
Ультразвуковое исследование (УЗИ) грудной клетки
Ультразвуковое исследование грудной клетки для диагностики пневмоторакса становится все более доступным инструментом. Существует несколько преимуществ УЗИ перед рентгенограммой и КТ грудной клетки, включая исследование у постели больного, отсутствие излучения, визуализацию в реальном времени и способность легко выполнять динамические и повторные оценки. Недавно проведенный мета-анализ показал, что для диагностики пневмоторакса ультразвук является более чувствительным и специфичным, чем стандартная рентгенограмма грудной клетки, и его можно использовать для оценки повторного расправления легочной ткани после торакостомического дренирования. Главным недостатком ультразвука является необходимость приобретения навыков визуализации и интерпретация врачом, который не является рентгенологом. Другим недостатком может быть выраженная подкожная эмфизема, что ограничивает проникновение ультразвуковых волн в грудную полость. Исследование, сравнивавшее ультразвук в диагностике скрытого пневмоторакса с рентгенограммами/КТ грудной клетки показало, что использование ультразвука выявило 92% случая скрытого пневмоторакса, диагностированных с помощью КТ. Ультразвук чрезвычайно полезен для исключения пневмоторакса после плевральных процедур и катетеризации центральных сосудов, что лишает необходимости и задержки во времени для выполнения портативной рентгенографией.
При дыхании нормальное движение подлежащего легкого имеет вид «скольжения» или «плавного движения», это динамическое движение позволяет идентифицировать висцеральную плевру и паренхиму легкого. При обследовании легкого ультразвуком обычно обнаруживаются A-линии и В-линии:
- А-линии — горизонтальные, гиперэхогенные линии, которые представляют артефакты отражения висцерально-париетального изображения плевры.
- В-линии, также известные как артефакты хвоста кометы, вызваны эхо-отражением заполненного воздухом легкого и проявляются в виде узких гиперэхогенных непрозрачных участков, похожих на лучи, которые простираются от плевральной линии до края ультразвукового экрана без выцветания и движутся с легким скольжением. Поскольку плевральный воздух блокирует визуализацию лежащего ниже легкого, наличие В-линий и скользящих движений ткани легкого исключает пневмоторакс в местоположении датчика на грудной клетке с прогностической значимостью в 100 %.
Необходимо изучить несколько точек на грудной клетке, особенно верхние отделы передней и боковые стенки грудной клетки, где воздух имеет тенденцию к накоплению. Скользящее легкое также невозможно визуализировать в условиях контралатеральной интубации главного бронха, плеврально-паренхиматозных спаек, эндобронхиальной обструкции или паралича диафрагмы. Таким образом, основное достоинство ультразвука для оценки пневмоторакса заключается в его способности исключить пневмоторакс. При этом, УЗИ легких можно также использовать в ходе разрешения пневмоторакса, определяя точку, где легкое отделяется от стенки грудной клетки. Точка видна как область, где нормальное движение легкого соприкасается с зоной, где не наблюдается скольжение ткани легкого, соприкосновение называется точкой легкого. Точку легкого можно визуализировать как с помощью ультразвука в В-режиме, так и в М-режиме. Ее визуализация имеет 100% специфичность для пневмоторакса. Чувствительность в диагностике точки легкого для пневмоторакса обратно пропорциональна размеру пневмоторакса, поскольку выраженный пневмоторакс препятствует паренхиме прилегать к стенке грудной клетки. Лишь недавно ультразвук стал использоваться для последовательной оценки точки легкого и наблюдением за динамикой пневмоторакса.
Лечение
Стандартное лечение пациента на механической вентиляции с пневмотораксом или напряженным пневмотораксом — дренирование плевральной полости. Оптимальный размер торакального дренажа остается неясным из-за трудности в оценке травмы висцеральной плевры. Последние рекомендации Британского торакального общества рекомендуют использовать трубку малого диаметра при начальном этапе в лечении пневмоторакса. Эти трубки в меньшей степени вызывают боль и, вероятно, способны снизить осложнения у пациентов с тромбоцитопенией или коагулопатией. Риск серьезных осложнений, связанных с катетерами малого диаметра, невелик; частота травм органов составляет 0,2%, а коэффициент неправильного расположения — 0,6%. Наибольший риск — это закупорка дренажа с частотой 8,1 %, которую легко можно предотвратить с помощью планового стерильного промывания для поддержания функционирования дренажа. Использование ультразвука снизило частоту осложнений и должно использоваться в рутинном режиме, особенно при плановой постановке грудных катетеров. Если есть серьезное клиническое подозрение на напряженный пневмоторакс, не следует откладывать постановку дренажа, ожидая рентгенографического подтверждения диагноза, поскольку промедление в лечении может стать фатальным. Однако в этом случае, с целью избежать травм легких, сердца или других органов, целесообразным может оказаться проведение открытой (хирургической) торакостомии, в отличие от модифицированной методики Сельдингера, в случае, если диагноз пневмоторакса не подтвердится.
Длительная утечка воздуха при лечении
Длительная или стойкая утечка воздуха (> 3-5 дней) может представлять более сложную проблему, требующую дополнительного лечения помимо установки торакального дренажа. Такие факторы, как плохое питание, размер плевральной травмы, механическая вентиляция и применение лекарственных средств (например, стероидов) могут препятствовать успешному лечению пневмоторакса. Актуальные рекомендации советуют проводить консультацию торакального хирурга с привлечением видеоторакоскопической хирургии в ранние сроки с полной или частичной торакотомией в качестве метода выбора, при условии, если плевральная утечка воздуха длится достаточно долго. Несмотря на то, что при стойкой утечке воздуха хирургическое вмешательство является эффективным и безопасным, большинство исследований не включало пациентов в критическом состоянии. Для пациентов, которые не являются оптимальными кандидатами для хирургического лечения, как безопасное и эффективное рекомендовано бронхоскопическое лечение, устанавливающее однонаправленный эндобронхиальный клапан с целью изоляции и закрытия свища; в Соединенных Штатах Америки метод одобрен как щадящая альтернативная мера. В настоящее время клапаны показаны для лечения длительных утечек воздуха или утечек, которые могут иметь длительное течение (более 7 дней) после лобэктомии, сегментарной или любой другой хирургической резекции легких. Тем не менее в Соединенных Штатах Америки многие клапаны у пациентов с вторичным спонтанным пневмотораксом использовались без показаний. Процедура требует сначала определить «целевой» бронх путем последовательной бронхоскопической баллонной окклюзии. Когда бронх, ведущий к альвеолярно-плевральному свищу, перерыт, утечка воздуха в системе дренажа прекратится или значительно уменьшится. Затем клапан калибруется и вводится через рабочий канал гибкого бронхоскопа.