Гипертрофическая кардиомиопатия — наиболее распространенное генетически обусловленное (аутосомно-доминантный тип наследования) сердечно-сосудистое заболевание. Заболеваемость в общей популяции у взрослых составляет 0,2%, однако часто заболевание остается нераспознанным и служит основной причиной внезапной сердечной смерти у молодых.
Гипертрофическая кардиомиопатия может проявиться клинически в любом периоде жизни, начиная с младенчества и заканчивая зрелыми годами. Гипертрофическая кардиомиопатия характеризуется первичным поражением саркомера, обусловленным мутацией (в настоящее время описано более 400) 1 из 12 саркомерных или несаркомерных генов. По данным кардиологов с http://zapiskdoctoru.ru, клинический диагноз устанавливается на основании двухмерного эхокардиографического обследования, при котором выявляется гипертрофия левого желудочка при отсутствии его дилатации. При этом не должно быть признаков других сердечных или системных заболеваний, способных обусловливать имеющуюся гипертрофию. Классические или типичные характеристики утолщения стенки левого желудочка отсутствуют, однако гипертрофия развивается преимущественно в передне-перегородочной области левого желудочка и практически всегда (в 99% случаев) бывает асимметричной. У большинства пациентов наблюдается поражение перегородки и свободной стенки левого желудочка, однако 30% больных имеют утолщение миокарда только в одном сегменте стенки левого желудочка. Гистологически заболевание характеризуется нарушением структуры миокарда всего левого желудочка, а не только области гипертрофии. Это проявляется увеличением количества коллагена в избыточно развитом интерстиции, гипертрофией интрамуральных коронарных артериол с сужением их просвета и первичными изменениями митрального клапана. Такие проявления у больных с гипертрофической кардиомиопатией создают риск развития:
- преходящей обструкции выходного отдела левого желудочка,
- диастолической дисфункции,
- ишемии миокарда,
- появления наджелудочковых и желудочковых тахиаритмий.
Клинические признаки болезни представлены прогрессирующей сердечной недостаточностью вплоть до терминальной стадии, слабостью, стенокардией, фибрилляцией предсердий и внезапной смертью.
Анестезия при гипертрофической кардиомиопатии
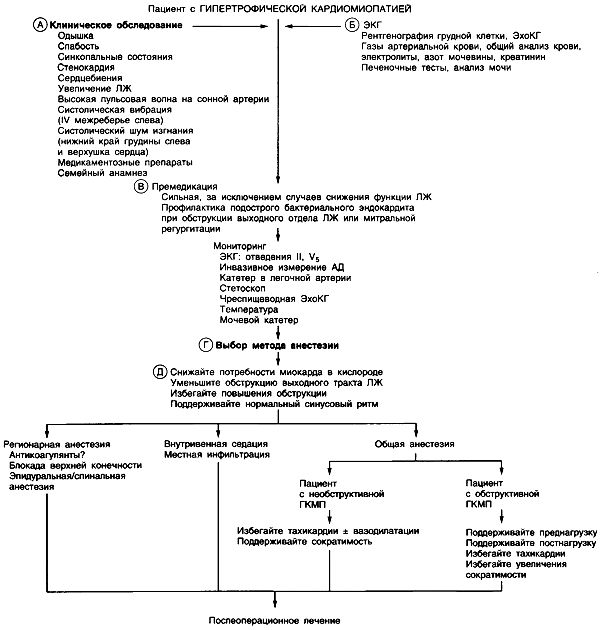
А. Оцените симптомы систолической и диастолической дисфункции левого желудочка, ишемии миокарда, тяжелых аритмий, которые могут проявляться выраженной одышкой, слабостью, стенокардией, сердцебиением, синкопальными и пресинкопальными состояниями. Направьте больного на полное обследование сердечно-сосудистой системы до проведения анестезии при выявлении вышеперечисленных симптомов, семейного анамнеза гипертрофической кардиомиопатии или внезапной сердечной смерти, систолического шума изгнания на уровне левого нижнего края грудины и на верхушке (может выслушиваться в положении лежа на спине или провоцироваться в вертикальном положении больного или при проведении пробы Вальсальвы, может уменьшаться в положении на корточках). Отсутствие шумов в сердце во время предоперационного осмотра не исключает гипертрофическую кардиомиопатию, так как обструкция выходного отдела левого желудочка при гипертрофической кардиомиопатии встречается не всегда и обычно бывает преходящей.
Б. Нарушения ЭКГ в 12 отведениях обнаруживаются в 75-90% случаев. Эти нарушения включают высокий вольтаж зубцов, обусловленный гипертрофией, изменения сегмента ST и появление отрицательных зубцов Т, признаки увеличения левого предсердия, нарушения зубца Q и снижение амплитуды зубца R (вплоть до его отсутствия) в левых прекордиальных отведениях. На рентгенограмме органов грудной клетки могут встречаться выступающая тень левого предсердия, интерстициальный отек легких, усиленный сосудистый рисунок. ЭхоКГ является неинвазивным обследованием выбора, при котором выявляется гипертрофия левого желудочка, не сопровождающаяся увеличением его полости. Дополнительный признак гипертрофической кардиомиопатии — выраженное нарушение расслабления миокарда. Оцените степень обструкции выходного отдела левого желудочка (в покое или при физической нагрузке), а также наличие регургитации на митральном клапане (часто сопровождается обструкцией выносящего протока).
В. Для лечения гипертрофической кардиомиопатии наиболее часто используются β-блокаторы и блокаторы кальциевых каналов. Пациентам, резистентным к этим препаратам, можно назначать антиаритмик IA класса дизопирамид в сочетании с β-блокаторами. Некоторым больным необходимы антикоагулянты (при наличии фибрилляции предсердий). Для профилактики ряд пациентов могут получать антиаритмическую терапию (амиодарон) или подвергнуться установке кардиовертеров-дефибрилляторов. При переносимости рекомендуется проведение предоперационной седации. При обструкции выходного отдела левого желудочка или митральной регургитации рассмотрите возможность профилактики подострого бактериального эндокардита. Избегайте антихолинергических препаратов.
Г. Подумайте о возможных причинах динамической обструкции выходного отдела левого желудочка (смотрите таблицу), диастолической дисфункции, ишемии миокарда, злокачественных аритмий.

Поддерживайте нормальную преднагрузку (возможна перегрузка левого желудочка из-за его малых размеров и диастолической дисфункции); снижайте потребность миокарда в кислороде с помощью уменьшения ЧСС и снижения сократимости; поддерживайте нормальную постнагрузку (для снижения сердечного выброса и улучшения кровоснабжения миокарда) и поддерживайте нормальный синусовый ритм (наполнение желудочка кровью зависит от сокращения левого предсердия). Севофлюран и векуроний могут использоваться без ограничений. Для снижения повышенной ЧСС и сократимости, особенно в экстренных ситуациях будут полезны β-блокаторы (эсмолол и метопролол). Вазодилататоры не показаны. Лечите острую гипотензию восполнением жидкости и α1-агонистами, но не лекарственными средствами, обладающими β-адренергической активностью. Вентиляционная стратегия заключается в использовании малых дыхательных объемов и повышенной частоты дыхания во избежание снижения венозного возврата, ассоциирующегося с высоким давлением в дыхательных путях.