Содержание
Гестоз — это патология беременности, которая является первостепенной причиной материнской смертности. Ниже будут рассмотрены:
Механизм развития гестоза
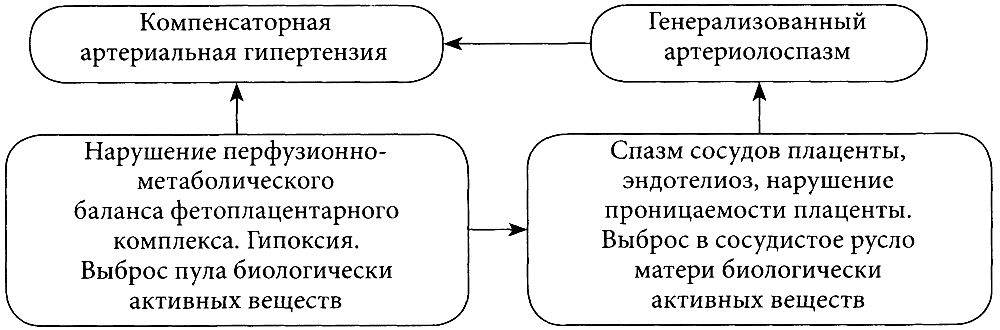
Существует около 40 концепций, объясняющих механизм развития гестоза. Одной из основных является гемодинамическая концепция. Согласно последней на фоне нарушений фетоплацентарного кровотока возникает системный спазм артериол и, как следствие, повышение артериального давления. Все эти реакции являются компенсаторными и направлены на снижение кислородной задолженности в тканях плода, а также в структурах матки и плаценты. Причем этот процесс начинается на ранних стадиях беременности, когда формируется фетоплацентарный комплекс. Формирование последнего условно разделяют на 2 этапа:
- 6-8 неделя гестации — спиральные артерии ворсин трофобласта проникают в децидуальные сегменты.
- 16-18 неделя гестации — дальнейшее продвижение сосудов и формирование маточно-плацентарного сосудистого бассейна за счет потери артериями эндотелия и эластической мембраны.
Гестоз развивается в результате нарушений на втором этапе из-за сохранения артериями обычной архитектоники.
Таким образом, при нормально протекающей беременности морфологические изменения обеспечивают формирование сосудистого бассейна фетоплацентарного комплекса.
Одновременно в материнском сосудистом русле происходят изменения сосудистой резистентности благодаря повышенной выработке простациклина, обладающего вазодилататорными свойствами и способностью ингибировать агрегацию тромбоцитов, снижается активность тромбоксана.
Эти благоприятные (отнюдь не единственные) условия отсутствуют при втором варианте развития сосудистого бассейна у беременных с гестозом, то есть у них сохраняется узкий просвет миометральных сегментов спиральных артерий, чувствительность их к вазопрессорам и регионарный ангиоспазм, ограничивающий фетоплацентарный кровоток. Беременные женщины вынуждены включить компенсаторные реакции, заложенные природой для сохранения жизнеспособности плода и проявляющиеся на первом этапе развития гестоза гипертензивным синдромом, обеспечивающим увеличение кровотока в фетоплацентарном комплексе (смотрите рисунок выше).
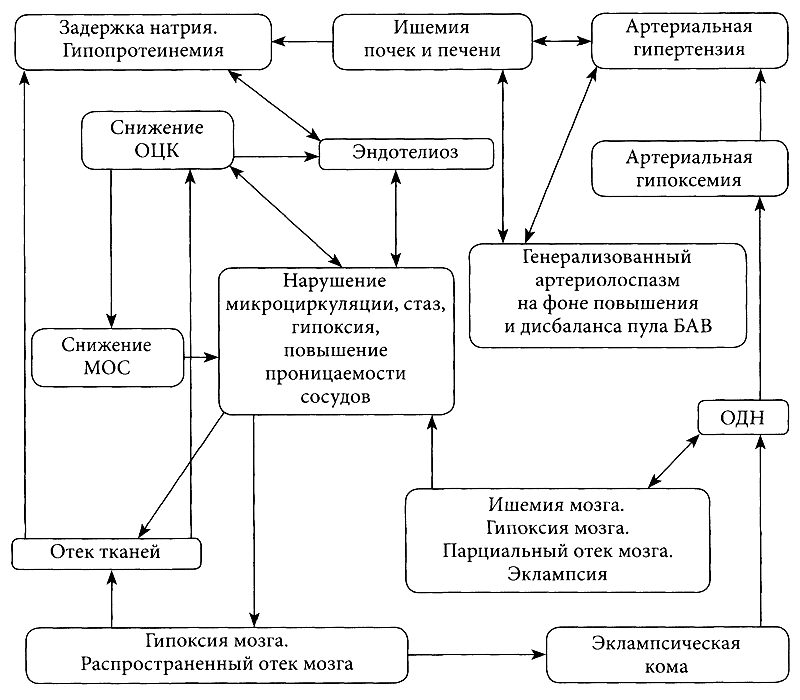
Клинические проявления гестоза обусловлены повреждением вазоактивными соединениями эндотелия сосудов фетоплацентарного комплекса, которые в процессе развития гестоза приобретают генерализованный характер. Так, в почках наступает отек плазматических клеток клубочков и, как следствие, обтурация просвета капилляров. Почечный кровоток снижается, белки с низкой молекулярной массой проходят через стенку почечных капилляров (протеинурия). Нарушения кровоснабжения почек стимулирует выработку ангиотензина-I и его переход в ангиотензин-II, активность альдостерона, что приводит к артериолоспазму. Выраженность гипопротеинемии усугубляется нарушениями функции печени, в том числе белковосинтезирующей функции. Гипопротеинемия, задержка натрия, генерализованный эндотелиоз — основы развития отечного синдрома.
Гемодинамические нарушения, перфузионно-метаболический кризис развивающихся структур фетоплацентарного комплекса практически затрагивают все физиологические системы организма, что позволяет рассматривать тяжелые формы гестоза как синдром полиорганной недостаточности (смотрите рисунок выше).
Эклампсия и эклампсическая кома
Эклампсия — судорожный синдром, не связанный с заболеваниями мозга, возникающий у женщин с преэклампсией во второй половине беременности, в родах или в послеродовом периоде.
Частота развития эклампсии — 1 случай на 2000-3000 беременностей. Ежегодно от эклампсии в мире умирает более 50000 женщин.
При гестозе, как правило, имеется та или иная степень энцефалопатии, и чем тяжелее гестоз, тем больше выражена энцефалопатия. При этом по мере нарастания тяжести гестоза компьютерная томография (КТ) показывает увеличение объема белого вещества (вазогенный отек), которое сдавливает систему ликворотока. Отек белого вещества мозга сопровождается снижением кровотока в сером веществе мозга. Редукция кровотока в сером веществе до 50% вызывает функциональные изменения, которые и проявляются при гестозе различной степенью энцефалопатии. В отличие от белого вещества, отек серого вещества носит цитотоксический характер, в основе его лежит гипоксия. Это связано с тем, что артерии серого вещества больше подвержены гемодинамическим изменениям под влиянием адренергических воздействий и в силу особенностей анатомического расположения. Поэтому при развитии клинических признаков энцефалопатии основное внимание необходимо уделять коррекции кровотока в коре мозга.
Факторы риска эклампсии
К факторам риска эклампсии можно отнести:
- Первая беременность у женщин старше 35 лет.
- Беременность у юных.
- Многоплодная беременность.
- Диабет, заболевания почек, артериальная гипертония в анамнезе.
Эклампсическая кома
Эклампсическая кома — терминальное состояние, типичная модель синдрома полиорганной недостаточности со стойким нарушением (отсутствием) сознания в период между судорожными припадками, если это не вызвано действием седативных препаратов.
Особенно опасна так называемая бес-судорожная форма эклампсической комы, причиной которой чаще всего является кровоизлияние в мозг. Кроме головного мозга в той или иной степени поражаются легкие, почки, печень, кишечник, миокард.
Эклампсическая кома — абсолютное показание для экстренного оперативного родоразрешения!
Наиболее частые осложнения эклампсии и эклампсической комы:
- преждевременная отслойка плаценты,
- внутриутробная гибель плода,
- аспирационная пневмония,
- острый респираторный дистресс-синдром (ОРДС),
- нарушение функции почек,
- сепсис,
- геморрагический инсульт.
N.B. При эклампсической коме, особенно при бессудорожной форме, абсолютно показана КТ, чтобы выявить возможное кровоизлияние в мозг.
При эклампсической коме I (сопор) КТ показывает отек белого вещества с нарушением ликвородинамики спинномозговой жидкости — желудочки сужены.
При тяжелой эклампсической коме КТ показывает отек белого и серого вещества головного мозга — сужены желудочки и цистерны.
При коме кровоток в белом веществе имеет тенденцию к увеличению на фоне резкого уменьшения кровотока в сером веществе головного мозга.
Преэклампсия

Эклампсия, как правило, возникает на фоне тяжелой преэклампсии. Последняя характеризуется повышенным артериальным давлением и появлением протеинурии, обычно сочетается с отечностью лица и верхних конечностей.
Симптомы
Выделяют следующие симптомы преэклампсии:
- отеки лица и верхних конечностей (отеки нижних конечностей часто бывают у беременных в связи со сдавлением тазовых вен увеличенной маткой);
- ненормальная прибавка веса — более 900 г в неделю; быстрая прибавка веса за 1 -2 дня;
- головная боль.
Дополнительные симптомы:
- снижение диуреза;
- тошнота и рвота, слюнотечение;
- высокое артериальное давление;
- возбуждение;
- нарушение зрения («мушки перед глазами»);
- боли за грудиной и в верхней половине живота (чаще справа);
- протеинурия;
- повышенные печеночные тесты.
HELLP-синдром

Аббревиатура «HELLP» в названии синдрома образовалось от:
- Н — гемолиз (hemolysis),
- EL — повышение печеночных энзимов (elevated liver enzymes),
- LP — тромбоцитопения (low platelet counts).
HELLP-синдром возникает примерно у 10% больных с преэклампсией. Как и кома, обычно протекает тяжело.
Симптомы
Ниже перечислены симптомы HELLP-синдрома:
- прогрессирующие тошнота и рвота;
- боли в правом верхнем квадранте живота, гепатомегалия;
- головная боль;
- проблемы со зрением;
- тромбоцитопения, которая может сочетаться с анемией.
Осложнения
HELLP-синдром приводит к следующим осложнениям:
- ДВС-синдром;
- преждевременная отслойка плаценты;
- ОПН;
- отек легких;
- субкапсулярные разрывы печени;
- отслойка сетчатки.